Ghép tế bào gốc tạo máu hiện nay đang có những bước đột phá mạnh mẽ, trở thành giải pháp tiên phong trong điều trị ung thư máu, rối loạn huyết học và các bệnh tự miễn.
Cùng Bhmed tìm hiểu qua bài viết dưới đây.
1. Ghép tế bào gốc tạo máu (hematopoietic stem cells – HSCs) là gì?
Ghép tế bào gốc tạo máu là một phương pháp y học tiên tiến, được thực hiện bằng hình thức truyền tế bào gốc vào tĩnh mạch nhằm mục đích thiết lập lại việc sản sinh tế bào máu cho người bệnh có hệ thống miễn dịch hoặc tủy xương bị khiếm khuyết hay tổn thương.
Phương pháp này giúp khôi phục khả năng sản xuất các tế bào máu khỏe mạnh, qua đó hỗ trợ điều trị nhiều bệnh lý nguy hiểm, đặc biệt là các bệnh máu và hệ miễn dịch.
Ghép tế bào gốc tạo máu
2. Nguồn tế bào gốc tạo máu
Có ba nguồn chính cung cấp tế bào gốc tạo máu cho quá trình ghép:
2.1. Tế bào gốc tạo máu từ tuỷ xương
Tủy xương là nơi chứa một lượng lớn tế bào gốc tạo máu. Bác sĩ sẽ thu thập tế bào gốc từ xương chậu của người cho. Các tế bào gốc tủy xương có khả năng phát triển thành các loại tế bào máu cần thiết, bao gồm bạch cầu, hồng cầu, và tiểu cầu.
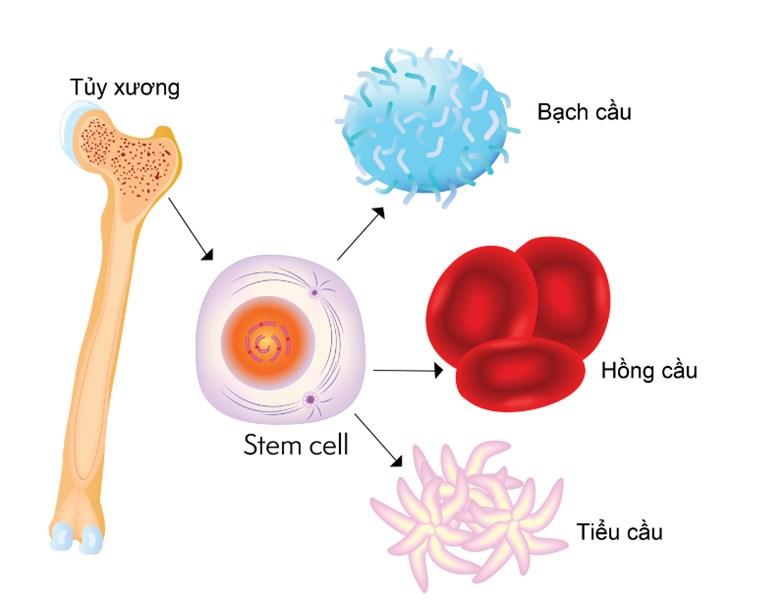
Tế bào gốc tạo máu từ tủy xương
2.2. Tế bào gốc tạo máu từ máu ngoại vi
Máu ngoại vi cung cấp một lượng nhỏ tế bào gốc tạo máu, đặc biệt là khi được kích thích bằng thuốc để tăng cường sản xuất tế bào gốc vào máu. Phương pháp lấy tế bào gốc tạo máu này ít xâm lấn và được áp dụng phổ biến nhờ độ an toàn và hiệu quả cao.
2.3. Tế bào gốc tạo máu từ dây rốn
Máu dây rốn từ trẻ sơ sinh chứa các tế bào gốc quý giá có khả năng tái tạo và phát triển thành các tế bào máu mới, đóng vai trò quan trọng trong điều trị nhiều bệnh lý như ung thư máu, suy tủy xương và các rối loạn máu khác. Ngay sau khi em bé chào đời, máu dây rốn sẽ được thu thập, xử lý và lưu trữ ở nhiệt độ âm sâu tại các Ngân hàng tế bào gốc. Việc lưu trữ này nhằm cung cấp nguồn tế bào gốc an toàn, hiệu quả khi người bệnh có nhu cầu điều trị bằng phương pháp ghép tế bào gốc máu cuống rốn.
3. Các phương pháp ghép tế bào gốc tạo máu
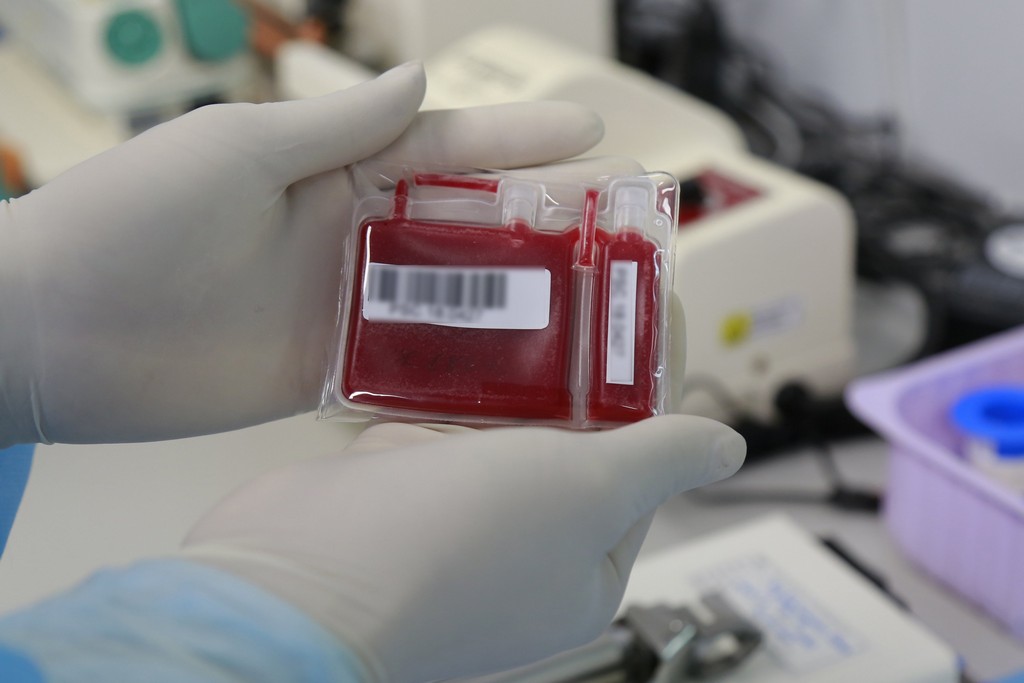
Các phương pháp ghép tế bào gốc tạo máu
Ghép tế bào gốc tạo máu có thể được thực hiện theo hai phương pháp đang được ứng dụng phổ biến hiện nay là:
3.1. Ghép tế bào gốc tạo máu tự thân
Ghép tế bào gốc tự thân sử dụng tế bào gốc của chính bệnh nhân, thường được thu thập và bảo quản trước khi điều trị. Sau khi bệnh nhân trải qua liệu pháp hóa trị hoặc xạ trị để tiêu diệt tế bào ung thư, các tế bào gốc sẽ được đưa lại vào cơ thể để phục hồi hệ thống miễn dịch.
3.2. Ghép tế bào gốc tạo máu đồng loài
Ghép tế bào gốc tạo máu đồng loài sử dụng tế bào gốc từ người hiến phù hợp về HLA, có thể là người thân hoặc không cùng huyết thống:
- Ghép tế bào gốc từ người thân hoàn toàn phù hợp HLA: Thường ưu tiên chọn người thân như cha, mẹ, hoặc anh chị em ruột có HLA hoàn toàn phù hợp để giảm nguy cơ phản ứng ghép chống chủ. Tuy nhiên, chỉ 25-30% bệnh nhân có thể tìm được người hiến phù hợp do hạn chế về di truyền.
- Ghép từ người hiến không cùng huyết thống nhưng phù hợp HLA: Phương pháp này ngày càng phổ biến nhờ kỹ thuật xác định HLA hiện đại, giúp tìm người hiến không cùng huyết thống nhưng có độ tương thích cao.
- Ghép nửa hòa hợp (haplotype): Được thực hiện với người hiến chỉ tương thích một nửa HLA, bao gồm cả người thân và người hiến không cùng huyết thống. Tuy nhiên, tỷ lệ thành công có thể thấp hơn so với ghép hoàn toàn phù hợp.
4. Quy trình ghép tế bào gốc tạo máu chung
Quy trình ghép tế bào gốc tạo máu bao gồm các bước cụ thể tùy thuộc vào phương pháp ghép. Dưới đây là tóm tắt về quy trình ghép tế bào gốc tạo máu đồng loài và tự thân:
Quy trình ghép tế bào gốc tạo máu đồng loài:
Bước 1: Kiểm tra độ tương thích: Bác sĩ xét nghiệm HLA để đảm bảo tế bào gốc của người hiến phù hợp với người nhận.
Bước 2: Kiểm tra sức khỏe: Cả người hiến và người nhận sẽ được kiểm tra sức khỏe toàn diện.
Bước 3: Chuẩn bị khối tế bào gốc: Tế bào gốc thường được lấy từ máu ngoại vi của người hiến, sau đó lưu trữ ở -196°C.
Bước 4: Truyền tế bào gốc: Tế bào gốc được truyền vào người nhận sau khi hoàn tất điều trị điều kiện hóa.
Bước 5: Theo dõi: Người bệnh sẽ được theo dõi tại bệnh viện để phát hiện sớm biến chứng.
Quy trình ghép tế bào gốc tạo máu tự thân:
Bước 1: Chuẩn bị tế bào gốc: Tế bào gốc của chính người bệnh được thu thập từ máu ngoại vi hoặc tủy xương và lưu trữ.
Bước 2: Điều trị điều kiện hóa: Phác đồ điều trị phụ thuộc vào tình trạng bệnh của người bệnh.
Bước 3: Truyền tế bào gốc: Sau điều trị, tế bào gốc được truyền lại cho người bệnh.
Bước 4: Theo dõi: Người bệnh ở lại bệnh viện để đánh giá hiệu quả và xử trí các biến chứng nếu có.
Quy trình này giúp khôi phục khả năng tạo máu và hệ miễn dịch, đặc biệt hiệu quả với các bệnh về máu và miễn dịch.
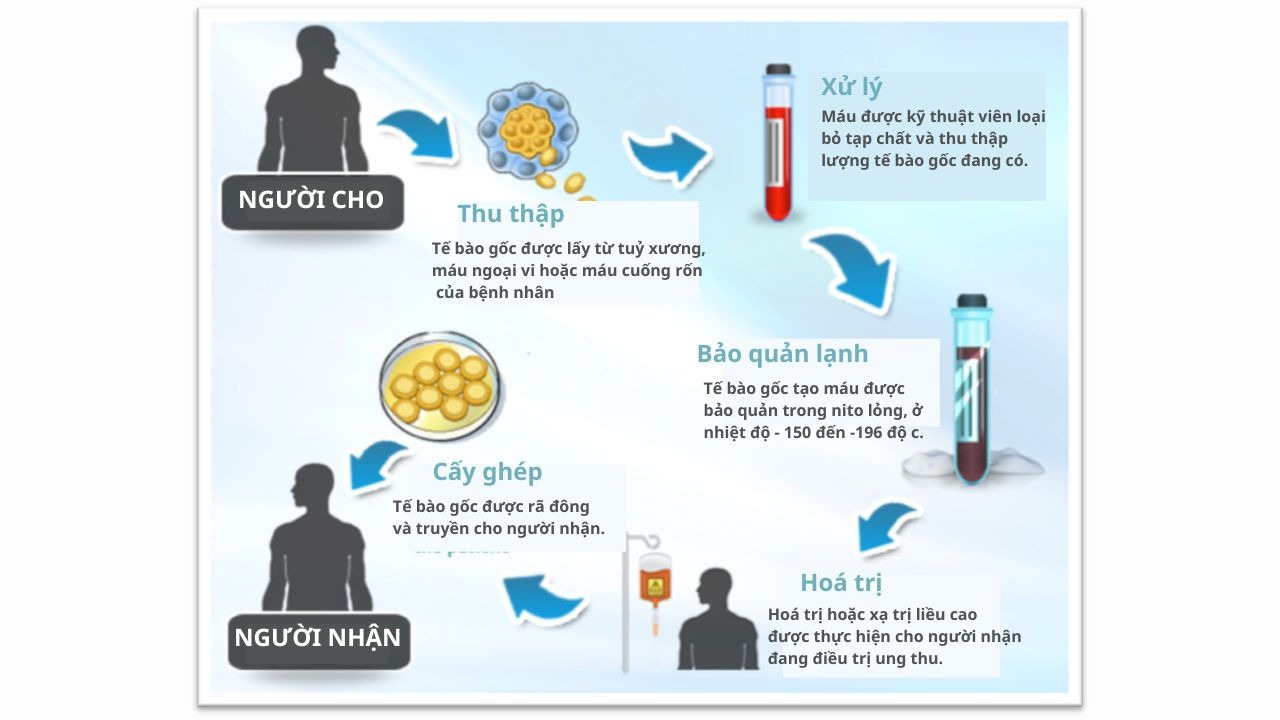
Quy trình ghép tế bào gốc tạo máu
5. Ghép tế bào gốc tạo máu điều trị những bệnh nào?
Ghép tế bào gốc tạo máu được ứng dụng rộng rãi trong điều trị các bệnh lý sau:
Ghép tế bào gốc tạo máu điều trị những bệnh nào
5.1. Các bệnh máu ác tính (bạch cầu, lymphoma, myeloma)
Ghép tế bào gốc tạo máu là một lựa chọn điều trị hiệu quả cho các bệnh máu ác tính, giúp loại bỏ tế bào ung thư và khôi phục chức năng sản xuất máu bình thường.
5.2. Các bệnh máu di truyền (thalassemia, thiếu máu hồng cầu hình liềm)
Ghép tế bào gốc tạo máu có thể giúp thay thế tế bào bị biến đổi gen với các tế bào khỏe mạnh, giúp cải thiện chất lượng sống của bệnh nhân.
5.3. Các bệnh suy tủy xương
Đối với các bệnh suy tủy xương, ghép tế bào gốc tạo máu có thể thay thế các tế bào tủy xương bị hỏng, giúp bệnh nhân sản xuất máu hiệu quả.
5.4. Các bệnh miễn dịch
Ghép tế bào gốc tạo máu có thể điều trị các bệnh miễn dịch bẩm sinh hoặc mắc phải, giúp phục hồi chức năng miễn dịch của bệnh nhân.
Xem thêm: Ứng dụng tế bào gốc trong điều trị ung thư: Tiềm năng và thách thức
6.Biến chứng có thể gặp khi ghép tế bào gốc tạo máu
Ghép tế bào gốc có thể dẫn đến nhiều tác dụng phụ tiềm ẩn, từ ngắn hạn đến dài hạn.
Trong ngắn hạn, bệnh nhân có thể gặp tình trạng suy giảm tế bào máu, nguy cơ nhiễm trùng, và phản ứng ghép chống lại vật chủ (GVHD) với triệu chứng như phát ban, tiêu chảy và tổn thương các cơ quan.
Về lâu dài, bệnh nhân có thể đối mặt với nguy cơ tái phát ung thư, vô sinh, đục thủy tinh thể, hoặc tổn thương gan và thận. Điều trị này đòi hỏi sự giám sát cẩn thận để hạn chế rủi ro và đảm bảo sức khỏe người bệnh.
7. Tiên lượng của ghép tế bào gốc tạo máu
Tiên lượng phụ thuộc vào loại bệnh, tình trạng sức khỏe bệnh nhân, và phương pháp ghép. Tình trạng tái phát bệnh nhìn chung xảy ra ở 40 – 75% người nhận ghép tế bào gốc tạo máu tự thân và 10 – 40% người nhận ghép tế bào gốc tạo máu dị sinh.
Tuy nhiên, tỷ lệ sống sót và hồi phục của bệnh nhân đã được cải thiện đáng kể nhờ các tiến bộ trong y học, giúp nhiều bệnh nhân sống lâu dài và có cuộc sống khỏe mạnh hơn sau ghép tế bào gốc.
Trê đây, Bhmed đã cung cấp các thông tin cần biết về ghép tế bào gốc tạo máu. Đây là một phương pháp tiềm năng giúp cứu sống nhiều bệnh nhân và mang lại hy vọng mới cho những người mắc các bệnh nguy hiểm.
Xem thêm những bài viết khác về tế bào gốc:
- Tế bào gốc vạn năng (PSC): Khái niệm, nguồn gốc, ứng dụng
- Tế bào gốc toàn năng là gì? Đặc điểm và tiềm năng ứng dụng

 Bạn đã gửi bình luận thành công
Bạn đã gửi bình luận thành công